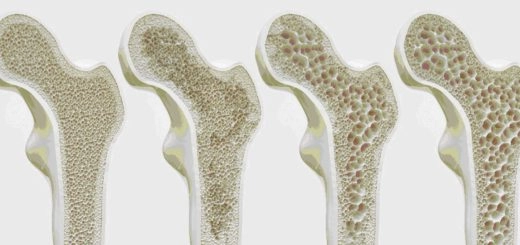
Co je to osteoporóza
Osteoporóza, lidově řečeno řídnutí kostí, je chronické onemocnění kostry charakterizované úbytkem kostní hmoty a poruchami stavby kostí s následným zvýšením jejich křehkosti a zvýšeným rizikem zlomenin. Vytváří se stav nerovnováhy mezi novotvorbou kostní hmoty a jejím úbytkem, což má za následek vznik zlomenin bez předchozího úrazu nebo po malém úrazu. Tento stav je nejčastěji způsoben nedostatkem vápníku, vitaminu D, pohlavních hormonů a zvýšeným odbouráváním kostní tkáně při nedostatku fyzické zátěže.
Vápník je důležitý v prevenci rozvoje osteoporózy a zároveň je i základním lékem ve všech léčebných režimech osteoporózy. Pokud nelze dosáhnout požadované hladiny vápníku stravou nebo při intoleranci mléčných výrobků, je nutné jeho doplnění formou léčivých přípravků či doplňků stravy. Dávkování vápníku je individuální podle složení jídelníčku. Kvůli lepší vstřebatelnosti by jednotlivá dávka podaná v lékové formě neměla přesáhnout 500 mg. Vápník je optimální podávat navečer, protože se tak sníží noční zvýšená hladina parathormonu a tím se příznivě ovlivní odbourávání vápníku z kostí.
Také se můžete podívat na článek Citron a puriny: kdy je vhodný při dně a kdy být opatrný. Citron a puriny při dně vysvětleny prakticky. Kdy citron nevadí, kdy může pomoci režimu a kdy je naopak lepší opatrnost.
Příznaky
Charakteristickým rysem osteoporózy je její pomalý a často bezpříznakový vývoj. Toto onemocnění je někdy dlouhou dobu bezbolestné nebo se může projevovat jen pobolíváním v zádech. Prvním příznakem může být až náhlá bolest zad při zlomenině obratle či postupné snižování výšky a zakulacení zad. Každá zlomenina snižuje kvalitu života nemocných a významně zvyšuje riziko další zlomeniny. Ne onemocnění se bohužel přijde většinou až s první zlomeninou. Nejčastěji dochází ke zlomenině hrudních a bederních obratlů.
Doporučený příjem vápníku: děti: 210–800 mg/den, dospívající: 1300–1500 mg/den, dospělí do 50 let: 800–1 000 mg/den, dospělí nad 50 let: 1 200–1 500 mg/den, těhotné a kojící ženy: 1 200 mg/den.
Pro vstřebání vápníku z potravy, případně léčivých přípravků nebo doplňků stravy, je důležitý vitamin D. Ten je nezbytný i pro svaly a svalovou koordinaci, čímž navíc snižuje riziko pádů a zlomeniny kostí. Nedostatek vitaminu D v dětství se projevuje jako křivice, v dospělosti pak jako osteomalacie, takzvané měknutí kostí. Nedostatek vitaminu D zvyšuje riziko vzniku osteoporózy.
Vitamin D se tvoří v kůži po vystavení pokožky slunci, tedy ultrafialovému B záření. K zajištění dostatku vitaminu D obvykle stačí na 10–15 minut denně vystavit svůj obličej a paže slunci (mimo dobu, kdy je sluneční záření nejintenzivnější, tj. mezi 10–15:00). Vitamin D lze získat i potravou. Potrava s obsahem vitaminu D nabývá na významu zvláště v zimě, kdy se nevystavujeme slunci. Lidé starší 60 let a jedinci se zvýšeným rizikem osteoporózy by měli především v zimním období užívat přípravky s obsahem vitaminu D, protože velmi často trpí jeho nedostatkem.
Doporučený denní příjem vitaminu D je 400 IU do 50 let věku a 800 IU nad 50 let věku.
Vyšší riziko osteoporózy mají ženy po menopauze, kdy dochází ke snížení produkce ženských pohlavních hormonů (estrogenů a progesteronu). 40–50 % žen ve věku nad 50 let utrpí během svého života zlomeninu v důsledku osteoporózy. Osteoporózou jsou dále ohroženy osoby s nízkou tělesnou hmotností, s malou fyzickou zátěží, kuřáci, konzumenti nadměrného množství alkoholu, lidé s rodinným výskytem osteoporózy, pacienti užívající pravidelně některé léky (například glukokortikoidy) či lidé trpící některými chronickými onemocněními.
Novou možnost pro všechny pacienty s osteoporózou představuje nový preparát. Jedná se o lék s dlouhodobým účinkem, který se podává pouze 1x ročně. Na rozdíl od týdně či měsíčně podávaných tablet nedráždí zažívací ústrojí, protože jeho podávání je nitrožilní, formou infuze.
Osteoporóza u dětí
Osteoporóza u dětí bývá nejčastěji spojena s jinou vážnou chorobou, například nádorovým onemocněním, poruchami imunity či metabolickými poruchami.
Včasná a kvalitní léčba vede k dobrým výsledkům. Dětem se podávají hormony štítné žlázy, vitamin D, někdy stačí pouze zvýšený příjem vápníku. Nejdůležitější je opravdu přijít včas. Špatně léčené stavy v dětství se totiž mnohdy projeví v dospělosti závažnými problémy, většinou poškozením kloubů artrózou a omezením hybnosti.
Diagnostika a terapie osteoporózy u dětí se v mnohých ohledech zásadně liší od dospělých. Při hodnocení kvality kostní hmoty u dětí se musí zohlednit faktory, z nichž některé nejsou u dospělých relevantní: aktuální růstová rychlost, stadium puberty, výška, BMI, stupeň fyzické aktivity a samozřejmě pohlaví a vlivy genetické. Bouřlivé změny antropometrických parametrů v průběhu růstu a dospívání s sebou přinášejí obtíže při interpretaci denzitometrických vyšetření cílených na zjištění pevnosti kostí u dětí.
Diagnostika osteoporózy u dětí je založena na nálezech z DXA a na anamnéze fraktur. Při interpretaci denzitometrie vyšetření je třeba vždy přihlédnout k antropometrickým parametrům, zejména k výšce, aby nedocházelo k falešnému přediagnostikování osteoporózy u dětí menších vzhledem ke svému věku. Metody založené na vyšetření volumetrické kostní denzity umožňují rozlišení mezi trabekulární a kortikální kostí a posouzení geometrie, což zpřesňuje posouzení skutečné pevnosti kosti. Pozitivní prediktivní hodnota jakéhokoli denzitometrického vyšetření pro vznik fraktur je v dětském věku relativně nízká. Proto je velmi důležité zohlednit při interpretaci výsledků tohoto vyšetření aktuální klinický stav pacienta a jeho předpokládaný vývoj.
Za zmínku stojí také článek Citron na snížení cukru v krvi: kdy pomáhá a kdy ne. Citron na snížení cukru v krvi: vysvětlení skutečného účinku citronu na glykémii, kdy může pomoci diabetikům a jak ho bezpečně používat.
Jak probíhá diagnostika
Diagnóza osteoporózy je klinická s použitím zobrazovacích a laboratorních metod s posouzením rizika budoucích zlomenin. Žádná z běžně dostupných metod není ovšem schopna přesně posoudit mechanickou odolnost kosti, kvalitu organické i anorganické kostní hmoty a její mikroarchitekturu. Bližší informace o kvalitě kosti lze získat kvantitativní výpočetní tomografií s vysokým rozlišením (HR QCT) nebo invazivně z kostní biopsie histomorfometrickým vyšetřením. Obě metody jsou využívány zejména v klinických studiích.
Standardem diagnostiky zůstává kostní denzitometrie DXA (Dual energy X‑ray Absorptiometry). Přístroj využívá princip absorpce rentgenového záření při průniku kostí. Dávka radiace pro vyšetřovaného je nízká (0,7– 1 µSv). DXA měří obsah minerálu v měřené oblasti kosti (Bone Mineral Kontent – BMC) a hustotu neboli denzitu kostního minerálu v g/cm² (Bone Mineral Density – BMD). U všech nemocných se vyšetřuje oblast bederní páteře L 1– 4 a proximálního femuru včetně krčku, případně oblast distálního předloktí. Stupeň dekalcinace je posuzován dle standardní odchylky (SD) od průměru zdravých mladých osob stejného pohlaví pomocí takzvaného T- skóre.
Hodnoty
Každý pokles denzity o 1 SD zvyšuje přibližně dvojnásobně riziko zlomeniny. Při hodnocení T- skóre jsou uplatňovány hodnoty WHO z roku 1994 (normální nález: T- skóre – 1,0 a vyšší; osteopenie: T- skóre mezi – 1,0 a – 2,5; osteoporóza: T- skóre – 2,5 a nižší). Tato kritéria platí pro postmenopauzální ženy a pro muže starší 50 let. Opakované měření v intervalech 1– 2 roky slouží k posouzení efektu léčby a mělo by být provedeno na stejném přístroji. Přesnost přístroje a přesnost měření určuje LSC (Least Significant Change), signifikantní změna na 95% hladině významnosti. Každé kvalitní pracoviště by mělo tímto číslem disponovat a správně interpretovat výsledky měření.
Stanoviska k provádění a hodnocení denzitometrického vyšetření skeletu pravidelně publikuje Mezinárodní společnost pro klinickou denzitometrii (ISCD). Moderní přístroje dále umožňují morfometricky posoudit případné kompresivní zlomeniny z bočního skenu páteře v rozsahu Th 4– L 5. Negativní nález rychle a s minimální radiací vyloučí kompresivní zlomeniny, pozitivní nález je nutno verifikovat na RTG. S každou prokázanou kompresivní zlomeninou obratlového těla kaskádovitě narůstá riziko dalších zlomenin včetně nevertebrálních a zlomenin krčku femuru. U takového nemocného je jednoznačný důvod k nasazení antiporotické léčby. Určitým limitem pro validní zhodnocení DXA skenu v oblasti páteře a proximálního femuru je nárůst degenerativních změn a kalcifikací u nemocných starších 60 let, který vede k nadhodnocení nálezu. Mezi další zobrazovací metody v osteologii patří klasické rentgenové vyšetření skeletu, CT, magnetická rezonance a scintigrafické vyšetření skeletu dle potřeb diferenciální diagnostiky a posouzení zlomenin.
Dále se provádí základní biochemické vyšetření, které musí zahrnovat kompletní mineralogram, hodnotu kreatininu, jaterní testy včetně ALP, odpady vápníku močí, elektroforézu bílkovin séra a případně moči. Dle potřeby diferenciální diagnostiky je toto vyšetření doplněno o vyšetření hladiny hormonů screeningem na celiakii, eventuálně nádorovými markery. Ve většině případů je důležitá znalost hladiny 25- (OH)- D3 vitaminu. Nezbytnou součástí laboratorního vyšetření je zhodnocení kostního metabolismu. Kostní markery se rozdělují tradičně na markery osteoresorpce a markery kostní novotvorby, jejich role je ale do určité míry spojena. Diference v hladinách nastávají až při patologických procesech v kosti. Mezinárodní společnost pro osteoporózu (IOF) doporučuje používat osteoresorpční marker sCTX (C terminální telopeptid kolagenu I) a marker novotvorby PINP (prokolagen typu IN) v séru jako markery s největší výpovědní hodnotou v klinických studiích s osteoporózou. Z markerů novotvorby je dále využívána S-ALP a S-kostní ALP a osteokalcin. Žádný z kostních markerů nemá specifickou diagnostickou hodnotu. Elevace kostních markerů koreluje se závažností onemocnění. Hladiny markerů kostního obratu se zvyšují v menopauze, při imobilitě, po akutních zlomeninách, dále při deficitu D vitaminu a osteomalacii. Enormně vysoké hodnoty provází tyreotoxikóza, hyperparatyreóza, nádorové a metastatické postižení skeletu. Vysokou hladinu ALP nacházíme u Pagetovy choroby. Naopak nízké hodnoty markerů novotvorby, hlavně osteokalcinu, mohou být projevem dlouhodobé kortikoterapie při supresi osteoblastů. Hodnoty kostních markerů jsou závislé na cirkadiánním rytmu, roli hraje příjem stravy a lačnění či pohybová aktivita. Odběry krve je nutno provádět vždy nalačno ve stejnou dobu (vrchol kostní resorpce mezi 3. a 7. hodinou ranní a v pozdním odpoledni).
V časné menopauze jsou zvýšené hodnoty CTX ukazatelem vysokoobratové osteoporózy (Fast Bone Losers) a znamenají riziko zlomeniny bez závislosti na kostní denzitě. Zvýšená kostní resorpce vede ke kostním ztrátám (>3 %/rok) a ke zhoršení kvality kosti s perforacemi kostních trámců. Publikovaná data ale nepodporují schopnost markerů predikovat kostní ztráty ve všech oblastech skeletu vzhledem k variacím kostních ztrát mezi jednotlivými lokalitami skeletu. Doposud nejsou známy hodnoty kostních markerů, které by byly jasným důvodem k zahájení preventivní léčebné intervence. Kostní markery se využívají dále k monitoraci efektu antiresorpční léčby, která upravuje markery k premenopauzálním hodnotám. Při kontrole hladin kostních markerů je potřeba rozhodnout, zda je změna kostního markeru signifikantní a zda pouze neodpovídá biologické a analytické variabilitě markeru (Least Significant Change – LSC). Pokles markerů se může detekovat již za 3– 6 měsíců po zahájení léčby, kdy lze brzy získat informace o účinku léku a riziku další zlomeniny. Příčinou neklesajícího kostního markeru může být i nedostatečná adherence k léčbě. V praxi je vhodné měřit kostní markery před zahájením léčby a po jednom roce léčby. Antiresorpční potenciál je rozdílný dle typu léčby. Hlavní roli hraje stupeň inhibice kostní resorpce a buněčné mechanismy účinku léku, afinita ke kosti, dále podaná dávka a forma aplikace.
Článek Citron a cukrovka: vliv na cukr v krvi a praktické využití by také mohl pomoci rozšířit povědomí o nové poznatky. Citron a cukrovka – je bezpečný, nebo může zvyšovat cukr v krvi? Vysvětlení glykemického indexu, vitamínu C a praktických dopadů pro diabetiky.
Začínající osteoporóza kolene
Riziko vzniku tohoto onemocnění stoupá s přibývajícím věkem a úbytkem kostní hmoty. Osteoporóza, která se víc týká žen především po padesátce, s sebou přináší velké riziko zlomenin krčku či kolena. Pokud kosti řídnou – kdy tento proces začíná už po třicítce – rychleji, než je obvyklé, můžete si i po zdánlivě banálním pádu nebo jen při nečekaném sešlápnutí z chodníku zlomit ruku nebo nohu, ale dokonce i obratel.
Při podezření na osteoporózu lékař doporučí takzvané denzitometrické vyšetření, které pomocí speciálního typu rentgenového záření stanoví hustotu kostní hmoty a stupeň onemocnění.
Pokud je to nutné, lékaři doporučují i doplňkový vápník ve formě tablet (podávají se obvykle během jídla), který zároveň podmiňuje správnou účinnost léků. Rychlost úbytku kostní hmoty a riziko zlomenin snižuje hormonální substituční terapie.
Cviky
Nejlepší cvičení je s vlastní vahou, při kterém se zatěžují kosti. Je to chůze, jogging, tenis, volejbal, aerobic, tai-chi, tancování a další podobné sporty ve „vzpřímené“ poloze. Sporty jako plavání nebo jízda na kole prospívají našim svalům a srdci, nedochází však při nich k potřebnému zatěžování kostí.
Objem cvičení samozřejmě záleží na příslušném věku a zdravotním stavu. Pokud nejste zvyklí cvičit, je třeba začít pozvolna a postupně navyšovat dobu věnovanou pohybové aktivitě až na 30–40 minut 3–4x týdně, pokud vám to váš zdravotní stav dovolí. Přičemž cvičení by mělo zahrnovat jak cvičení ve „vzpřímené“ poloze (zatěžující kosti), tak i cvičení zvyšující svalovou sílu, hmotu a koordinaci.
U osteoporózy má kromě běhu největší účinek pravidelná rychlejší chůze, plavání a cviky na zlepšování rovnováhy (což znamená i prevenci pádů). Vyvarujte se jednostranných sportů s extrémní zátěží, cvičení by mělo být bez doskoků, švihů, zvedání těžších břemen (více než 2 kg) a rotace.
V případě jakéhokoliv onemocnění byste měli konzultovat vhodnou pohybovou aktivitu se svým ošetřujícím lékařem.
Také se můžete podívat na článek Lidská noha a dozvědět se další související informace.
Prevence osteoporózy
Platí tato základní opatření:
- Pravidelně se hýbat – cvičení pomáhá udržovat kostní hmotu; v mládí navyšuje množství kostní hmoty, v dospělosti zpomaluje její ztrátu a udržuje kosti zdravé. Pohybová aktivita navíc snižuje riziko pádů tím, že posiluje svaly a zlepšuje koordinaci. Pohyb prospívá vašim kostem nezávisle na věku.
- Přijímat vyváženou stravu s dostatkem vápníku, vitaminu D, fosforu, hořčíku, vitaminu K, stopových prvků, bohatou na zeleninu a ovoce.
- Zajistit dostatečný příjem potravy, vyhnout se drastickým jednostranným dietám.
- Omezit nadměrný přísun alkoholických nápojů.
- Nekouřit.
- Omezit příjem soli v potravě.
Strava
Kvalita kostní hmoty závisí na dostatku vápníku, minerálů a vitaminů (především vitaminu D, který je důležitý pro vstřebávání vápníku). V praxi to znamená zařazovat do svého jídelníčku mléko a mléčné výrobky (jogurty, tvrdé sýry), ryby (malé kostičky ze sardinek můžete přitom rozmačkat a sníst), myslet na dostatek zelené listové zeleniny a luštěnin.
Doporučuje se konzumace sóji, sýr tofu. Méně vhodné jsou tavené sýry, při jejichž výrobě se používají tavicí soli, které naopak mohou odvápňovat.
Ze zeleniny je velmi vhodná brokolice nebo kapusta. Nezapomínejte ani na mák, slunečnicová semínka a jádra lískových nebo para ořechů.
Z minerálů je důležitý hořčík, který podporuje ukládání vápníku v kostech. Draslík, měď a zinek mají kromě kladných účinků na osteoporózu i význam v prevenci a léčení dalších nemocí, jako jsou artróza, kardiovaskulární a další choroby.
Ženy před menopauzou by se měly poradit se svým gynekologem o vhodnosti hormonální substituční terapie, která pomáhá i při této nemoci. Nárůst kostní hmoty je měřitelný asi po roce a riziko nových zlomenin se snižuje přibližně po roce a půl léčení.
Za zmínku stojí také článek Vyhřezlá ploténka.
Bylinky
Doporučuje se užívat dvakrát denně čaj z přesličky rolní a kopřivy dvoudomé. Vhodné jsou celerové, mrkvové a citronové šťávy. Pomáhají sezamová a maková semínka, která obsahují vysoké množství vápníku.
Citron a osteoporóza
Citron společně s dalšími ingrediencemi může pomoci jako podpůrný prostředek.
Nápoj na osteoporózu
Ingredience: 6 vajec, šťáva ze 2 kg citronů (vybírejte ty s tenkou slupkou), ½ l 40% alkoholu (například vodky), 4–5 lžic medu
Postup: Celá syrová vejce omyjeme, zalijeme šťávou z citronů a necháme v lednici tak dlouho, až se skořápky vajec úplně rozpustí. Mělo by to trvat přibližně 6–8 dnů. Doporučuje se vajíčka občas opatrně převrátit lžící. Vajíčka nakonec zůstanou jen v tenké blance. Zalijeme je půl litrem alkoholu, přidáme med a vše rozmixujeme. Užíváme 1 polévkovou lžíci ráno nalačno a jednu večer před spaním.
Autor: © Mgr. Světluše Vinšová
Foto: © Aminar